Systém správy
Správa zdravotnictví v Česku je komplexní systém, v němž jsou zohledněny různé úrovně státní správy. Klíčovým aktérem je Ministerstvo zdravotnictví, které hraje významnou roli v tvorbě a prosazování zdravotní politiky. Vedle něj působí zdravotní pojišťovny, které mají vliv na financování a organizaci zdravotní péče. Dále profesní sdružení, zejména Česká lékařská komora, jež ovlivňují regulaci a standardy v oblasti lékařské profese. Tento složitý systém je klíčovým prvkem správy zdravotnictví v Česku, který se snaží zajistit kvalitní a dostupnou zdravotní péči pro občany.
Správa a aktéři zdravotního systému v Česku
Při tvorbě a prosazování zdravotní politiky mají vliv různé úrovně státní správy. Největší vliv má Ministerstvo a organizace v jeho přímé působnosti, dále zdravotní pojišťovny a profesní sdružení, především Česká lékařská komora.
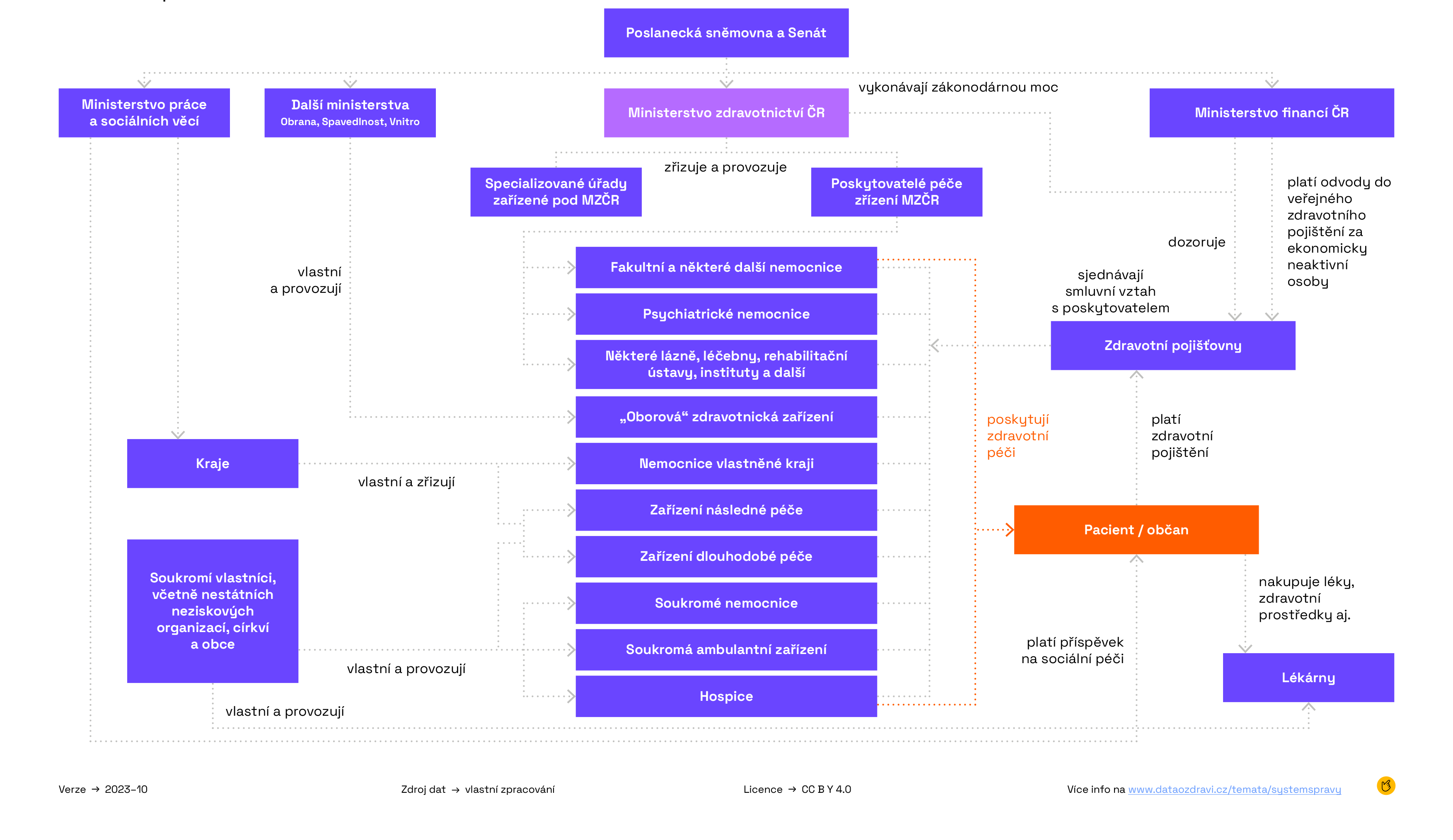
Fungování sektoru zdravotnictví, hlavní aktéři a jejich role
Stát: Stát sám hraje mnoho rolí, včetně role zákonodárce (Poslanecká sněmovna a Senát), výběrčího daní a zajišťovatele odvodů do veřejného zdravotního pojištění (v.z.p.) pro skupiny ekonomicky neaktivních osob (prostřednictvím Ministerstva financí ČR – MFČR), vlastníka zdravotnických zařízení (skrze Ministerstvo zdravotnictví ČR – MZČR, Ministerstvo obrany, Ministerstvo spravedlnosti a Ministerstvo vnitra) a regulátora (skrze MZČR a MFČR). V případě zdravotních pojišťoven (ZP) se česká vláda kromě jejich regulace a správy zároveň do jisté míry také podílí na jejich manažerských rozhodnutích prostřednictvím správních rad. WHO
Poslanecká sněmovna a Senát: Poslanecká sněmovna spolu se Senátem představují základní zákonodárné orgány České republiky a společně tak působí na vytváření celkového legislativního prostředí. Tyto orgány především přijímají zákony, schvalují státní rozpočet (ze kterého předem definovaná část směřuje přímo do sektoru zdravotnictví) a dávají souhlas k ratifikaci mezinárodních smluv PSP, SENÁT
Ministerstvo zdravotnictví ČR (MZČR): je ústředním orgánem státní správy v oblasti zdravotní péče a ochrany a podpory veřejného zdraví. Pod jeho hlavní agendu spadá krizové řízení, kvalita a bezpečnost zdravotních služeb, práva a povinnosti pacientů, zdravotnické prostředky, zdravotní pojištění a zdravotní služby, ale také oblast léčiv či návykových látek. MZČR je také zřizovatelem mnoha organizací, které zároveň přímo řídí. Jedná se o následující úřady a poskytovatele péče. MZČR
Specializované úřady přímo řízené MZČR:
- Státní ústav pro kontrolu léčiv (SÚKL) – zajišťuje, aby se v praxi a při klinickém hodnocení používala pouze jakostní, účinná a bezpečná léčiva a bezpečné a funkční zdravotnické prostředky s informacemi popisujícími jejich objektivně zjištěné vlastnosti. Současně dohlíží na to, aby údaje z výzkumu léčiv a zdravotnických prostředků byly věrohodné a byly získávány eticky, rozhoduje o maximálních cenách léčivých přípravků a o výši a podmínkách jejich úhrad či vykonává dozor nad reklamou na léky. NZIP
Za účelem vymáhání sankcí úzce spolupracuje s dalšími institucemi v Česku i v zahraničí (zejména s Policií ČR, Celní správou ČR, Státní zemědělskou a potravinářskou inspekcí a dalšími kontrolními orgány členských států EU). WHO - Státní zdravotní ústav (SZÚ) – připravuje podklady pro národní zdravotní politiku, vykonává metodickou a expertní činnost v oblasti ochrany a podpory zdraví veřejnosti, monitoruje a zkoumá vztahy životních podmínek a zdraví, angažuje se v mezinárodní spolupráci, kontroluje kvalitu poskytovaných služeb k ochraně a podpoře zdraví a podporuje zdravotní výchovu obyvatelstva. V oblasti ochrany a podpory zdraví jsou v Česku kromě SZÚ hlavními aktéry také dva zdravotní ústavy (v Ostravě a Ústí nad Labem) – zdravotnická zařízení s hlavním zaměřením na vědu a výzkum, která se v oblasti epidemiologického dozoru dělí o povinnosti se SZÚ, MZČR a 14 krajskými hygienickými stanicemi (KHS). Každá KHS vykonává činnost v oblasti ochrany a podpory zdraví veřejnosti, státního zdravotního dozoru nad pracovními riziky a pracovnělékařskými prohlídkami, posuzuje nemoc z povolání, rozhoduje o opatřeních k předcházení vzniku a šíření infekčních onemocnění, nařizuje mimořádná opatření při epidemii a k ochraně zdraví fyzických osob při výskytu nebezpečných výrobků a nejakostních vod, při živelních pohromách a jiných mimořádných událostech, provádí epidemiologická šetření, podílí se na úkolech integrovaného záchranného systému. Všechny tyto instituce jsou přímo podřízeny hlavnímu hygienikovi, který je zároveň náměstkem ministra zdravotnictví. WHO
- Ústav zdravotnických informací a statistiky ČR (ÚZIS) – je součástí státní statistické služby a správcem Národního zdravotnického informačního systému (NZIS), dále spolupracuje s orgány státní statistické služby, především s Českým statistickým úřadem, zajišťuje vazby mezi NZIS a jednotlivými poskytovateli zdravotních služeb a spolupracuje s provozovateli informačních systémů jiných organizací v resortu i mimo něj. Na mezinárodní úrovni v oblasti zdravotnické statistiky spolupracuje hlavně s organizacemi WHO, OECD, OSN či EUROSTAT a předkládá oficiální informace z NZIS za Českou republiku. NZIP. Všichni poskytovatelé zdravotních služeb jsou povinni na ÚZIS zasílat roční nebo pololetní datové zprávy (s daty jako objemy služeb, základní ekonomické údaje a informace o dostupných lidských a fyzických zdrojích). NZIS vede celkem 12 registrů včetně Národního onkologického registru či Národního registru hospitalizovaných pacientů. Další data shromažďují KHS, SZÚ aj. (např. univerzity dobrovolně za účelem výzkumu). WHO
- Agentura pro zdravotnický výzkum České republiky (AZV ČR) – podporuje aplikovaný výzkum ve zdravotnictví.
- BALMED Praha s.p. – spravuje různorodý nemovitý i movitý majetek.
- Český inspektorát lázní a zřídel – stanovuje podmínky pro vyhledávání, ochranu, využívání a další rozvoj přírodních léčivých zdrojů, zdrojů přírodních minerálních vod určených zejména k dietetickým účelům, přírodních léčebných lázní a lázeňských míst.
- Inspektorát omamných a psychotropních látek – spravuje zacházení s návykovými látkami, přípravky, prekurzory a pomocnými látkami.
- Institut postgraduálního vzdělávání ve zdravotnictví (IPVZ) – organizuje specializační a celoživotní vzdělávání lékařů, farmaceutů, stomatologů a nelékařských zdravotnických pracovníků.
- Koordinační středisko transplantací – přispívá ke zlepšení kvality nebo k záchraně života pacientů a je jedinou národní institucí nezávisle zajišťující zejména koordinaci odběru orgánů a tkání a alokaci orgánů k transplantaci.
- Národní centrum ošetřovatelství a nelékařských zdravotnických oborů (NCO NZO) – jako odborná instituce realizuje a rozvíjí celoživotní vzdělávání nelékařských pracovníků ve zdravotnictví, poskytuje širokou nabídku vzdělávacích programů specializačního vzdělávání, kvalifikačních a certifikovaných kurzů včetně dalších forem celoživotního vzdělávání zdravotnickým pracovníkům a také široké veřejnosti.
- Národní lékařská knihovna (NLK) – funguje jako veřejná specializovaná knihovna v oblasti medicíny a příbuzných oborů, přičemž její fondy a služby jsou přístupné všem uživatelům.NZIP
Poskytovatelé péče řízení MZČR:
- fakultní nemocnice a některé další specializované nemocnice, tedy Nemocnice Na Homolce, Thomayerova nemocnice a Všeobecná fakultní nemocnice v Praze
- některé lázně, léčebny (včetně psychiatrických), rehabilitační ústavy, instituty např.Institut Klinické a Experimentální Medicíny a Ústav hematologie a krevní transfuze a další
Národní ústav duševního zdraví (NÚDZ) – věnuje se výzkumu neurobiologických mechanismů vedoucích k rozvoji nejzávažnějších duševních poruch (schizofrenie, deprese, úzkostných stavů a reakce na stres) i vývoji a testování nových diagnostických a léčebných metod. NZIP
Centra vysoce specializované péče – jsou specifickou součástí institucí patřících pod přímé řízení MZČR, ale i dalších velkých a specializovaných nemocnic, případně i ambulantních poskytovatelů zdravotních služeb. Tato centra zajišťují komplexní diagnostickou a léčebnou péči o pacienty se specifickými onemocněními (např. v oblasti onkologie, transplantační medicíny, traumatologie aj.). MZČR
Jedná se o odborná pracoviště poskytovatelů zdravotních služeb, která po splnění kritérií stanovených ze strany MZČR získala statut centra vysoce specializované péče. Podmínky získání statutu MZČR promítá do vyhlášených výzev, do kterých se zájemci mezi relevantními poskytovateli mohou hlásit. Pracoviště se statutem centra vysoce specializované péče pak poskytuje diagnostiku a léčbu s pomocí špičkových odborníků a technologií. IMPULS
Souhrnný seznam center vysoce specializované péče je k dispozici na webových stránkách MZČR
Ministerstvo práce a sociálních věcí (MPSV): Spravuje dávkový systém nemocenského pojištění, pod který spadá šest druhů peněžitých dávek nehrazených z veřejného zdravotního pojištění (nemocenské, peněžitá pomoc v mateřství, ošetřovné, vyrovnávací příspěvek v těhotenství a v mateřství, dávka otcovské poporodní péče a dlouhodobé ošetřovné).
Dále je v kompetenci MPSV strategické a metodické vedení celé oblasti sociálních služeb a také zřizování, financování a dozor nad poskytovateli sociální péče (včetně stanovení registračních podmínek a kontroly jejich naplňování). MPSV
Ministerstvo financí ČR (MFČR): Společně s MZČR uskutečňuje dozor nad činností a hospodařením zdravotních pojišťoven MZČR a zabezpečuje odvody do všeobecného zdravotního pojištění za ekonomicky neaktivní osoby, kam patří děti, studenti, ženy či muži na mateřské/otcovské dovolené, důchodci, nezaměstnaní, lidé pod hranici chudoby, vězni a žadatelé o azyl. NZIP V roce 2023 byl podíl ekonomicky aktivních v populaci ve věku 15–64 let zhruba 77 %, a tedy asi 23 % neaktivních obyvatel dané věkové kategorie. Počtem se jedná o zhruba 5,1 milionu ekonomicky aktivních a 1,5 milionu ekonomicky neaktivních obyvatel v ČR. ČSÚ, ČSÚ
Ministerstvo školství, mládeže a tělovýchovy (MŠMT): MŠMT především odpovídá za plánování odborné přípravy zdravotnického personálu. WHO
Další ministerstva – Ministerstvo obrany, Ministerstvo spravedlnosti, Ministerstvo vnitra: Několik zdravotnických zařízení řídí i další ministerstva – Ministerstvo obrany v rámci vojenské zdravotnické služby (včetně Ústřední vojenské nemocnice Praha), ARMY Ministerstvo spravedlnosti součástí vězeňské služby ČR VSČR a Ministerstvo vnitra (mj. pro bezpečnostní sbory, tedy hasiče a policisty).
Kraje: Kraje hrají důležitou regulační roli v českém zdravotnictví, neboť jsou kromě MZČR také odpovědné za registraci a dohled nad poskytovateli zdravotních služeb (kraje v případě ambulantních poskytovatelů, MZČR v případě lůžkových poskytovatelů). Z tohoto důvodu si lékař před otevřením vlastní praxe musí požádat o registraci u příslušného krajského úřadu. Kraje jsou také zřizovateli či majiteli přibližně poloviny nemocnic v zemi, poskytovatelů následné a dlouhodobé péče (včetně některých psychiatrických zařízení) a v některých případech i ambulantních a lázeňských zařízení. WHO
Zařízení následné péče: Následná péče je poskytována pacientovi, jehož zdravotní stav vyžaduje doléčení nebo poskytnutí léčebně rehabilitační péče s cílem obnovení schopnosti postarat se sám o sebe, případně schopnosti pracovat nebo vykonávat jiné náročnější aktivity, než je sebeobsluha, například sportovní, společenské a další (blíže viz kapitolu „Tok péče o pacienta“). Hlavními zástupci následné péče z řad jejích poskytovatelů jsou celkem dva druhy zařízení:
- léčebny dlouhodobě nemocných (LDN) – jsou určené k ošetřování a doléčování pacientů, jejichž zdravotní stav už nutně nevyžaduje dále zůstávat v nemocnici,
- odborné léčebné ústavy (OLÚ) – navazují na hospitalizaci pacienta v nemocnici specificky v oblasti psychiatrické, rehabilitační, tuberkulózy a respiračních nemocí, lázní, dále také spinální jednotky (Zaměření na pacienty po úrazech či onemocnění páteře s odpovídajícím neurologickým deficitem) rehabilitačních odborných léčebných ústavů, dětské (psychiatrické, rehabilitační, tuberkulózy a respiračních onemocnění) a ostatní OLÚ (včetně ostatních dětských). AČMN
V rámci následné lůžkové péče může být poskytována též následná intenzivní péče (NIP) pacientům, kteří jsou částečně nebo úplně závislí na podpoře základních životních funkcí. WHO
Všechna vyjmenovaná zařízení mohou mít státního nebo soukromého vlastníka.
Ošetřovatelská lůžka (OL): Již k zařízením dlouhodobé péče, nicméně pořád na straně zdravotních poskytovatelů patří rovněž lůžková zařízení s označením ošetřovatelská lůžka (OL). Od LDN se liší méně přísnými požadavky na personální zabezpečení.
Zařízení dlouhodobé péče: Na rozdíl od následné péče je ta dlouhodobá určená pro pacienta, jehož zdravotní stav nelze léčebnou péčí podstatně zlepšit a bez soustavného poskytování ošetřovatelské péče se zhoršuje (blíže viz kapitolu „Tok péče o pacienta“). Dlouhodobá péče je v Česku zajišťovaná poskytovateli pobytových sociálních služeb, ke kterým řadíme domovy pro seniory, domovy se zvláštním režimem (typicky senioři s kognitivními poruchami) a domovy pro osoby se zdravotním postižením, příp. terénními sociálními službami. Dále se do dlouhodobé péče o pacienta řadí také tzv. sociální lůžka ve zdravotnických zařízeních. I zde platí, že všechny z vyjmenovaných typů zařízení mohou mít státního nebo soukromého vlastníka.
Součástí dlouhodobé lůžkové péče může být dlouhodobá intenzivní ošetřovatelská péče (DIOP), poskytovaná pacientům s poruchou základních životních funkcí. WHO
Hospice: Hospice jsou poskytovateli paliativní péče (zejména péče o pacienta na konci života, blíže viz kapitolu „Tok péče o pacienta“) buď v lůžkovém, nebo v domácím prostředí (tzv. mobilní hospic) NZIP Cílem paliativní péče jako takové je přitom zvyšování kvality života pacientů a jejich rodin, když se pacient potýká s nevyléčitelnou, život ohrožující nemocí v pokročilém nebo už v terminálním stadiu. Jedná se tak o komplexní přístup k léčbě či tišení bolesti a dalších příznaků dané nemoci, nevyjímaje řešení psychických, sociálních a spirituálních obtíží, pokud to pacient a jeho rodina vyžadují. CP Úhrada péče ze strany zdravotní pojišťovny stanovuje podmínku, aby alespoň 90 % pacientů nebylo v hospici déle než měsíc před smrtí.
Zřizovatelem hospiců jsou nestátní neziskové organizace nebo církevní právnické osoby. SP
Zdravotní pojišťovny (ZP): Na území ČR k aktuálnímu datu působí celkem sedm ZP (z toho šest zaměstnaneckých pojišťoven a Všeobecná zdravotní pojišťovna – VZP). ZP fungují jako samostatné právní subjekty a vykonávají roli plátců a pořizovatelů zdravotní péče, to znamená, že od svých pojištěnců vybírají odvody, za něž jim poté hradí zdravotní služby. Zdravotní služby jsou poskytované na základě smluv ZP s jednotlivými poskytovateli zdravotní péče (včetně pohotovostní péče). ZP nesmějí vytvářet zisk a musejí být přístupné každému žadateli, který má v ČR ze zákona nárok na zdravotní pojištění, tj. není povoleno si pojištěnce vybírat dle výše příjmu či rizika (na rozdíl od komerčního pojištění). WHO.
Protože zdravotní odvody vybírané ZP nemají žádný vztah k riziku, je nezbytné příjmy ZP uvést do souladu s očekávanými výdaji – mezi jednotlivými ZP probíhá přerozdělování odvodů do všeobecného zdravotního pojištění se zohledněním rizika spojeného s věkem, pohlavím a nadlimitními náklady dle spotřeby léčiv u pacientů s chronickým onemocněním (tzv. pharmacy-based cost groups). Přerozdělení je řízeno VZP prostřednictvím centrálního účtu. Na příkladu VZP z roku 2021 lze ilustrovat rozdělení výše nákladů pojišťovny na zdravotní péči podle věkových skupin jejích pojištěnců. Náklady na péči jsou obvykle vyšší po narození, následně klesají na asi poloviční úroveň a od 25. roku života zase postupně stoupají. Je tak zřejmé, že bez funkčního přerozdělovacího mechanismu odvodů do všeobecného zdravotního pojištění by si ZP vybíraly jenom mladší, zdravější a také bohatší pojištěnce (poslední jmenovaní odvádějí vyšší zdravotní odvody).
Činnost ZP zahrnuje také řadu dalších souvisejících oblastí, jako např. vedení evidence pojištěnců (VZP vede centrální registr všech pojištěnců), vedení evidence poskytovatelů zdravotních služeb, kontrolní činnosti (jak plátců pojistného, tak i poskytovatelů zdravotních služeb) atd. Hlavní povinností ZP přitom zůstává zajištění dostupnosti hrazených služeb pro všechny pojištěnce. Maximální dojezdový čas z místa bydliště k nejbližšímu poskytovateli ambulantních nebo lůžkových zdravotních služeb v určité odbornosti (například všeobecné praktické lékařství, chirurgie, onkologie, …) a maximální čekací doby na vybrané zákroky jsou stanoveny nařízením vlády o místní a časové dostupnosti zdravotních služeb. Čekací doby ale nejsou systematicky měřeny. Všech šest zaměstnaneckých pojišťoven je sdruženo ve Svazu zdravotních pojišťoven, který hájí jejich společné zájmy a zájmy jejich klientů s hlavním cílem zkvalitňování služeb. MZČR
Všeobecná zdravotní pojišťovna ČR (VZP): Největší zdravotní pojišťovnou v ČR je VZP (cca 60 % trhu) VZP. Přestože všechny ZP v zásadě slouží ke stejnému účelu, VZP jako největší se od ostatních liší způsobem vzniku, svou rolí a částečně i organizační strukturou a řízením.
Zatímco VZP založil stát zákonem, ostatní ZP (také zaměstnanecké pojišťovny) založily konkrétní subjekty, obvykle průmyslové svazy (příklad České průmyslové zdravotní pojišťovny, Oborové zdravotní pojišťovny zaměstnanců bank, pojišťoven a stavebnictví, Revírní bratrské pokladny, zdravotní pojišťovny a Zaměstnanecké pojišťovny Škoda), dále pak také ministerstva (Vojenská zdravotní pojišťovna ČR a Zdravotní pojišťovna ministerstva vnitra ČR). Vznik, činnost a zánik těchto zaměstnaneckých pojišťoven, stejně jako i jejich vztah vůči VZP ČR je však i tak upraven zákonem (Zákon č. 280/1992 Sb. o resortních, oborových, podnikových a dalších zdravotních pojišťovnách).
Pro VZP navíc platí povinnost spravovat zvláštní centrální účet, sloužící ke sdružování a přerozdělování odvodů do všeobecného zdravotního pojištění u všech sedmi ZP s úpravou s ohledem na rizikovou strukturu pojištěnců u jednotlivých ZP. Dále je její solventnost výslovně garantována státem a jako taková funguje jako záchranná síť pro pojištěnce, jejichž zdravotní pojišťovna ukončila činnost, nebo dokonce zkrachovala. Vzhledem ke své velikosti má 14 regionálních poboček, po jedné v každém kraji ČR (např. Zaměstnanecká pojišťovna Škoda není fyzicky přítomná na celonárodní úrovni). V čele VZP (ale i jiných ZP) stojí ředitel jmenovaný správní radou. V případě VZP má správní rada 30 členů, z nichž 10 je navrženo MZČR a jmenováno vládou, zbylých 20 volí Poslanecká sněmovna. WHO. U zaměstnaneckých pojišťoven má správní rada 15 členů, přičemž třetina členů je jmenována vládou, deset je voleno. Článek
Kancelář zdravotního pojištění (KZP): Specifickou institucí je KZP, jejímž úkolem je zajišťovat společné, horizontální úkoly v rámci systému všeobecného zdravotního pojištění České republiky. KZP vznikla primárně za účelem zajištění plateb do zahraničí. Dnes je ale také první institucí v Česku, která se zabývá kvalitou poskytované péče. Dále KZP na základě českých právních předpisů, evropských nařízení, mezinárodních smluv a úmluv, případně na základě pověření ze strany ZP, vykonává informační a poradenskou (mimo jiné o nárocích a povinnostech občanů i institucí v oblasti zdravotní péče a zdravotního pojištění) a metodickou činnost (mimo jiné pro měření, sledování a implementaci ukazatelů kvality), dále vykonává legislativní činnost, připravuje a zveřejňuje statistiky a analýzy, spravuje společný informační systém AP KZP pro elektronickou komunikaci a zpracování dat českých ZP, KZP a několika tisíců institucí jiných států aj. KZP
Profesní organizace: V Česku existují tři profesní lékařské organizace zřízené zákonem: Česká lékařská komora, Česká stomatologická komora a Česká lékárnická komora. Členství v příslušné komoře je povinné pro každého praktikujícího lékaře, zubního lékaře a farmaceuta. Komory zastupují zájmy svých profesí a odpovídají za zajištění poskytování péče „lege artis“, tedy v souladu s nejvyššími standardy odbornosti a etického chování. Existuje však celá řada dalších sdružení s dobrovolným členstvím (například Česká lékařská společnost Jana Evangelisty Purkyně, která sdružuje jednotlivé odborné společnosti, jejichž cílem je rozvoj a šíření vědeckých poznatků a jejich využití při poskytování zdravotní péče). Všechny tyto organizace mohou být ministrem zdravotnictví nominovány do pracovní skupiny k úpravám seznamu výkonů, která se schází k úpravám sazebníku poplatků tzv. seznamu zdravotních výkonů. Dále se odborné společnosti vyjadřují k odborným činnostem, vydávají například doporučené klinické postupy, vyjadřují se ke kvalitě péče, požadavkům na poskytování vysoce specializovaných výkonů a k centralizaci péče.
K dalším významným organizacím v sektoru zdravotnictví patří odborové organizace, jako jsou Odborový svaz zdravotnictví a sociální péče ČR, Lékařský odborový klub, Svaz českých lékařů a Profesní a odborová unie zdravotnických pracovníků. Tyto skupiny sjednávají mzdy v kolektivních smlouvách se zaměstnavateli. WHO
Zaměstnavatelé: Zvláštní kapitolu představují samotní zaměstnavatelé, kteří do oblasti zabezpečování zdravotní péče o zaměstnance vstupují organizací závodní preventivní péče buď v rámci poskytování nadstandardní zdravotní péče na pracovišti jako součást zaměstnaneckých benefitů, nebo v rámci zajišťování vstupních či periodických pracovnělékařských prohlídek (dle podmínek stanovených zákonem s ohledem na věk zaměstnance, kategorizaci práce a riziko ohrožení zdraví u jejího výkonu).BOZP Klíčový úkol zaměstnavatelů představuje odvádění pojistného (zdravotního a sociálního) za své zaměstnance.
Další podnikající subjekty a asociace výrobců: Soukromé podnikání na českém zdravotnickém trhu reprezentují hlavně soukromé subjekty, jako jsou poskytovatelé péče (např. soukromé ordinace, soukromé nemocnice, lékárny), výrobci zdravotních prostředků a farmaceutické společnosti. Je zvykem, že zájmy soukromých subjektů hájí zastupující organizace – příkladem je Česká asociace farmaceutických firem a Asociace inovativního farmaceutického průmyslu nebo Czechmed (asociace výrobců a distributorů zdravotnických prostředků). WHO
Pacient/občan: V českém zdravotním systému má pacient celé spektrum práv a povinností, za klíčovou je považována možnost svobodné volby poskytovatele zdravotní péče v rámci smluvní sítě své ZP, tedy registrujícího lékaře, kterým je praktik, gynekolog a stomatolog (s možností změny jednou za čtvrt roku), FVZP a rovněž možnost změnit svoji ZP (jednou za rok). Od roku 2011 jsou práva pacienta významně posílena (i legislativně), přičemž je každému garantovaná časová a místní dostupnost služeb, včetně standardizovaných postupů v péči, přístupu k lékařským záznamům, dostupnosti překladatelských služeb, právo být informován ohledně dostupnosti léků s podobnými léčebnými účinky a plně hrazených z pojištění (nebo těch s nižším doplatkem) aj. [WHO|( https://eurohealthobservatory.who.int/publications/i/czechia-health-system-review-2023)
Pacienti se mohou prostřednictvím svých zástupců sdružovat do pacientských organizací. Ty fungují převážně jako spolky (neziskové organizace), jež sdružují pacienty s konkrétním onemocněním, jejich blízké a někdy i lékaře. Poskytují informace, pořádají setkání, rehabilitace, pobyty pro pacienty, organizují kampaně pro veřejnost, poskytují poradenství a hájí zájmy svých členů. Některé pacientské organizace se v zájmu lepší spolupráce spojily do tzv. zastřešujících organizací, nicméně jednotná zastřešující struktura pro ně v ČR neexistuje. Odbornou podporu pracovníkům poskytuje Akademie pacientských organizací, která sdružuje více než 100 pacientských organizací. PA Příklady pacientských organizací jsou Česká alzheimerovská společnost, Koalice pro zdraví, Nedoklubko (rodiče předčasně narozených dětí), Svaz diabetiku ČR a další. Seznam pacientských organizací působících v ČR je možné si prohlédnout na webových stránkách MZČR.
Na poli zdravotnictví v Česku rovněž působí celá řada dalších nestátních neziskových organizací, založených ke konkrétnímu účelu – např. k podpoře zdraví preventivními aktivitami ze strany společností jako Loono či Liga proti rakovině. LPR
Výzkum: Výzkum v oblasti zdravotnictví se v Česku provádí ve fakultních nemocnicích, ve specializovaných centrech a výzkumných institucích, ale také na lékařských fakultách či ve vybraných ústavech Akademie věd ČR (např. Mikrobiologický nebo Biofyzikální ústav AV ČR).
Rešerše byla připravena ve spolupráci s Advance Healthcare Management Consulting WEB autory MUDr. Pavlem Hroboněm , M.S. a Ing. Veronikou Klimkovou. Veškeré zdroje jsou zapracovány přímo v textu.
Vytvořené infografiky a zpracovaná data jsou zveřejněna pod licencí CC BY 4.0, to vám umožňuje si materiály stáhnout, upravit a zveřejnit při uvedení původu a odkazu na licenci. Vstupní data však často mají svoji vlastní licenci a je třeba si ověřit pravidla používání.
Ilustrace na webových stránkách: Storyset
Vytvořené infografiky a zpracovaná data jsou zveřejněna pod licencí CC BY 4.0, to vám umožňuje si materiály stáhnout, upravit a zveřejnit při uvedení původu a odkazu na licenci. Vstupní data však často mají svoji vlastní licenci a je třeba si ověřit pravidla používání.
Ilustrace na webových stránkách: Storyset
Vytvořené infografiky a zpracovaná data jsou zveřejněna pod licencí CC BY 4.0, to vám umožňuje si materiály stáhnout, upravit a zveřejnit při uvedení původu a odkazu na licenci. Vstupní data však často mají svoji vlastní licenci a je třeba si ověřit pravidla používání.
Ilustrace na webových stránkách: Storyset